Introducción al nuevo enfoque de la obesidad: resultados de una comisión de expertos
El 14 de enero de 2025, los resultados de una comisión compuesta por médicos especialistas e investigadores fueron publicados en The Lancet Diabetology & Endocrinology, con el objetivo de replantear el enfoque y la gestión de la obesidad¹. A nivel mundial, la Organización Mundial de la Salud informa que en 2022, 1 de cada 8 personas vive con obesidad, lo que representa 890 millones de adultos y 160 millones de niños y adolescentes. Desde 1990, el número de adultos con obesidad se ha duplicado, mientras que el de niños y adolescentes se ha cuadruplicado, convirtiéndose en un problema de salud pública de gran magnitud a nivel global. De hecho, la obesidad está asociada a numerosas complicaciones clínicas de diversa gravedad, afectando significativamente la salud y la calidad de vida de quienes la padecen, además de ejercer una presión considerable sobre los sistemas de salud nacionales².
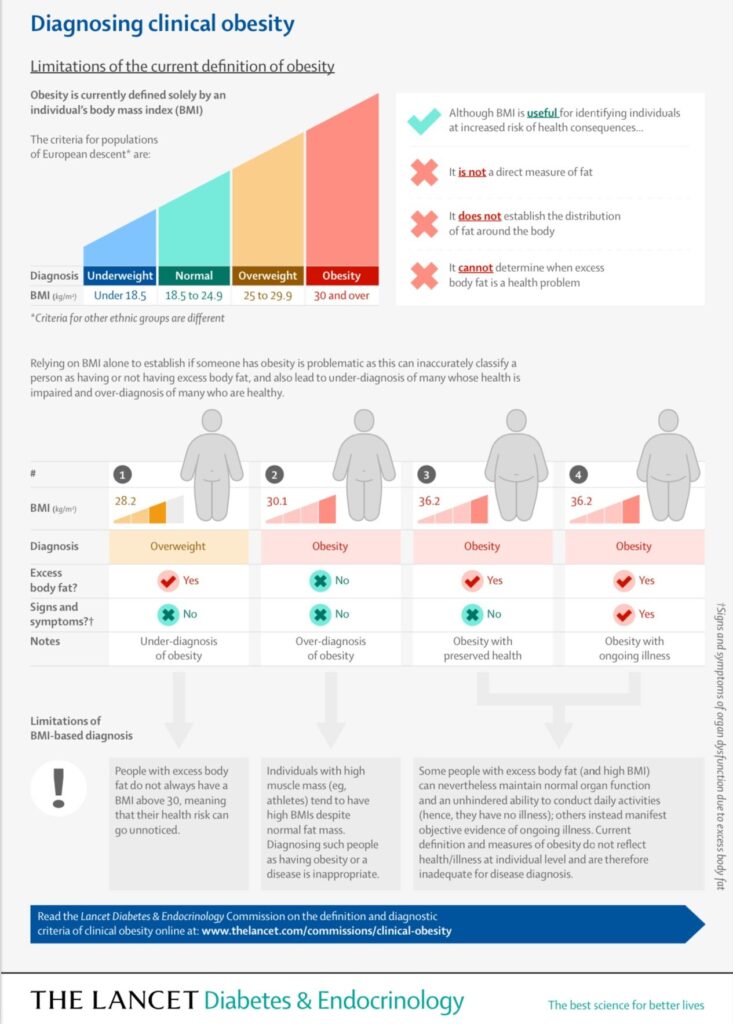
Una nueva definición de la obesidad: más allá del IMC
El principal resultado de esta comisión es la propuesta de una nueva definición que reformula la manera de pensar y tratar la obesidad. Hasta ahora, esta se definía únicamente por un índice de masa corporal (IMC) superior a 30 kg/m². Sin embargo, este criterio no tomaba en cuenta la composición corporal de los individuos. Como consecuencia, personas saludables con un IMC mayor a 30 kg/m² pero con alta masa muscular y una cantidad normal o apenas elevada de masa grasa eran erróneamente clasificadas como personas con obesidad. Esto podía llevar a diagnósticos erróneos y/o recomendaciones inadecuadas. Para evitarlo, la comisión ha propuesto redefinir la obesidad como un IMC superior a 30 kg/m² acompañado de un exceso de masa grasa.
La importancia de la composición corporal en el diagnóstico de la obesidad
En la práctica, esto significa que es necesario evaluar la masa grasa, ya sea de forma directa o indirecta, para diagnosticar la obesidad y realizar su seguimiento. Para la medición directa, se recomienda el uso de la absorciometría bifotónica de rayos X (DEXA) y/o la bioimpedanciometría. La medición indirecta se basa en técnicas antropométricas, como la circunferencia de la cintura, cuando la medición directa no es viable. También se sugiere utilizar una medición directa de la masa grasa en el tratamiento de la obesidad para: 1) adaptar el enfoque terapéutico a las necesidades y capacidades de cada paciente; 2) evaluar sus efectos sobre la composición corporal.
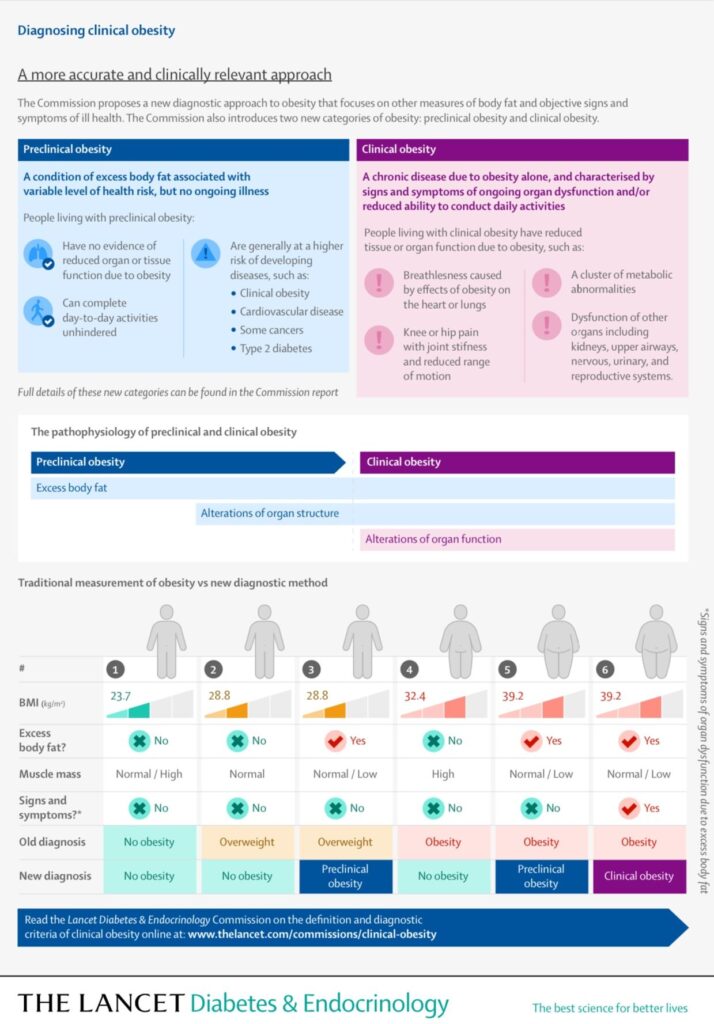
Dos categorías de obesidad: preclínica y clínica
Obesidad preclínica: Se define como un IMC superior a 30 kg/m² acompañado de un exceso de masa grasa sin complicaciones clínicas o disfunciones orgánicas, o con disfunciones cuya causa es el exceso de masa grasa. Por ejemplo, el hipotiroidismo impide la utilización de los lípidos del tejido adiposo, lo que provoca un exceso de masa grasa. En este caso, el hipotiroidismo es la causa de la obesidad, clasificándola como obesidad preclínica. También se puede presentar en individuos con obesidad sin disfunciones evidentes o con alteraciones silenciosas no patológicas. En estos casos, la obesidad puede controlarse con modificaciones en el estilo de vida.
Obesidad clínica: Se define como un IMC superior a 30 kg/m² con exceso de masa grasa acompañado de una o más disfunciones orgánicas cuya causa directa es ese exceso de grasa. Entre las disfunciones más comunes se encuentran:
- Alteraciones metabólicas, responsables de enfermedades como la diabetes tipo 2 o la esteatosis hepática no alcohólica (también conocida como hígado graso).
- Complicaciones cardiovasculares, como insuficiencia cardíaca, hipertensión arterial o un mayor riesgo de accidentes cerebrovasculares.
- Trastornos musculoesqueléticos, como artritis ósea o disfunción muscular, que pueden derivar en obesidad sarcopénica.
Complicaciones clínicas asociadas a la obesidad clínica
Estos trastornos, presentes en personas con obesidad, están bien documentados en la literatura²-⁴. Sin embargo, hasta ahora se han tratado de manera independiente del exceso de masa grasa, lo que ha llevado a abordajes terapéuticos centrados en el tratamiento sintomático, a menudo con fármacos, sin integrar la causa subyacente en la estrategia terapéutica. Esta nueva definición permite cambiar el paradigma de tratamiento, abordando a la persona en su totalidad y permitiendo el desarrollo de terapias dirigidas específicamente a estas complicaciones clínicas, junto con modificaciones sostenibles del estilo de vida⁵.
El objetivo es: reducir la masa grasa y sus efectos adversos en la salud; establecer hábitos sostenibles que garanticen un buen estado de salud a largo plazo, incluyendo la pérdida de masa grasa y el mantenimiento o aumento de la masa muscular.
Las dos estrategias principales para lograrlo son la actividad física y la nutrición, ya que son intervenciones altamente efectivas para modular estos componentes⁶-⁸.
La importancia de la composición corporal en el tratamiento de las complicaciones de la obesidad
En la práctica clínica, el uso de enfoques que se centren en la composición corporal requiere técnicas que permitan evaluar su evolución con precisión. Esto es fundamental para orientar el tratamiento y ajustarlo según sea necesario, al igual que se hace con otros parámetros como la presión arterial. En este sentido, la bioimpedanciometría es una técnica clave, ya que permite evaluar de forma rápida y no invasiva la composición corporal de los pacientes⁹-¹⁰.
La bioimpedanciometría: una herramienta esencial para el seguimiento de la obesidad a largo plazo
En el futuro, la bioimpedanciometría se convertirá en una herramienta indispensable para el seguimiento de pacientes con obesidad, ayudando a optimizar su tratamiento y mejorar su salud y calidad de vida.

Referencias
- Rubino F, Cummings DE, Eckel RH, Cohen RV, Wilding JPH, Brown WA, et al. Definition and diagnostic criteria of clinical obesity. The Lancet Diabetes & Endocrinology. janv 2025;S2213858724003164.
- Heymsfield SB, Wadden TA. Mechanisms, Pathophysiology, and Management of Obesity. N Engl J Med. 19 janv 2017;376(3):254‑66.
- Forouhi NG. Embracing complexity: making sense of diet, nutrition, obesity and type 2 diabetes. Diabetologia. 14 févr 2023;66(5):786.
- Patterson E, Ryan PM, Cryan JF, Dinan TG, Ross RP, Fitzgerald GF, et al. Gut microbiota, obesity and diabetes. Postgraduate Medical Journal. 1 mai 2016;92(1087):286‑300.
- Kushner RF, Sorensen KW. Lifestyle medicine: the future of chronic disease management. Curr Opin Endocrinol Diabetes Obes. oct 2013;20(5):389‑95.
- Damas F, Phillips S, Vechin FC, Ugrinowitsch C. A review of resistance training-induced changes in skeletal muscle protein synthesis and their contribution to hypertrophy. Sports Med. juin 2015;45(6):801‑7.
- Pedersen BK, Saltin B. Exercise as medicine – evidence for prescribing exercise as therapy in 26 different chronic diseases. Scand J Med Sci Sports. déc 2015;25 Suppl 3:1‑72.
- Cederholm T, Barazzoni R, Austin P, Ballmer P, Biolo G, Bischoff SC, et al. ESPEN guidelines on definitions and terminology of clinical nutrition. Clin Nutr. févr 2017;36(1):49‑64.
- Mulasi U, Kuchnia AJ, Cole AJ, Earthman CP. Bioimpedance at the bedside: current applications, limitations, and opportunities. Nutr Clin Pract. avr 2015;30(2):180‑93. 10. Kyle UG, Bosaeus I, De Lorenzo AD, Deurenberg P, Elia M, Manuel Gómez J, et al. Bioelectrical impedance analysis-part II: utilization in clinical practice. Clin Nutr. déc 2004;23(6):1430‑53.






